c7c7.app王峻教授課題組研究為胃癌淋巴結轉移的診斷及預后提供了新的理論依據(jù)
胃癌是全世界范圍內發(fā)病率最高的癌癥之一�����,在惡性腫瘤中排名第五���,亞洲���、東歐和南美洲的胃癌發(fā)病率相對較高���。胃癌在癌癥相關死亡原因中排名第三���。淋巴結轉移狀態(tài)是胃癌的重要預后因素,其也決定著最佳治療策略的選擇。無淋巴結轉移是早期胃癌實施內鏡下黏膜切除術(EMR)或內鏡下黏膜剝離術(ESD)的先決條件,它通過避免根治性胃切除來保留患者胃功能并維持生活質量�����。而對于伴淋巴結轉移的胃癌�����,根治性胃切除術及轉移性淋巴結徹底清掃是胃癌的唯一可能的治愈方式���。因此,準確預測胃癌患者淋巴結轉移至關重要���。
當前MDCT被廣泛應用于術前胃癌淋巴結轉移的評估���,淋巴結增大是淋巴結轉移的主要診斷標準�����。然而MDCT依賴于大小的診斷準確度只有約50%-70%���,并不能滿足臨床需要�����。胃癌淋巴結轉移的準確術前診斷仍然是一巨大挑戰(zhàn)�����。近年來 CT 探測器排數(shù)的增加與 CT 電影成像技術使探測更小的淋巴結成為可能���。那么����,計數(shù)較小的淋巴結的數(shù)目比淋巴結轉移的評估更容易且準確���。影像組學(radiomics)是從醫(yī)學影像中提取高維定量數(shù)據(jù)的方法,通過使用一系列統(tǒng)計分析工具或數(shù)據(jù)挖掘算法表征腫瘤組織的微觀特征�����,如細胞���、分子甚至基因表達等。
c7c7.app王峻教授課題組通過應用增強MDCT與影像組學的方法����,探究了MDCT淋巴結數(shù)目作為指標預測胃癌淋巴結轉移的臨床有用性����,并在采用不同大小計數(shù)標準的基礎上����,依據(jù)于腫瘤 TNM 分期����,分析了其與胃癌患者的總體生存間的相關性�����,研究了基于增強MDCT影像組學特征的模型診斷胃癌淋巴結轉移的臨床價值���。該研究結果為胃癌淋巴結轉移的診斷及預后提供了新的理論依據(jù)����。
當以直徑 5mm 為閾值時 MDCT 淋巴結數(shù)目>4����,直徑 8mm 為閾值時 MDCT 淋巴結數(shù)目≥1 可作為輔助診斷指標���,術前診斷胃癌患者淋巴結轉移是否存在����。兩指標的診斷性能是相當?shù)模斅?lián)合二者作為診斷標準時����,診斷準確度與敏感度提高���。
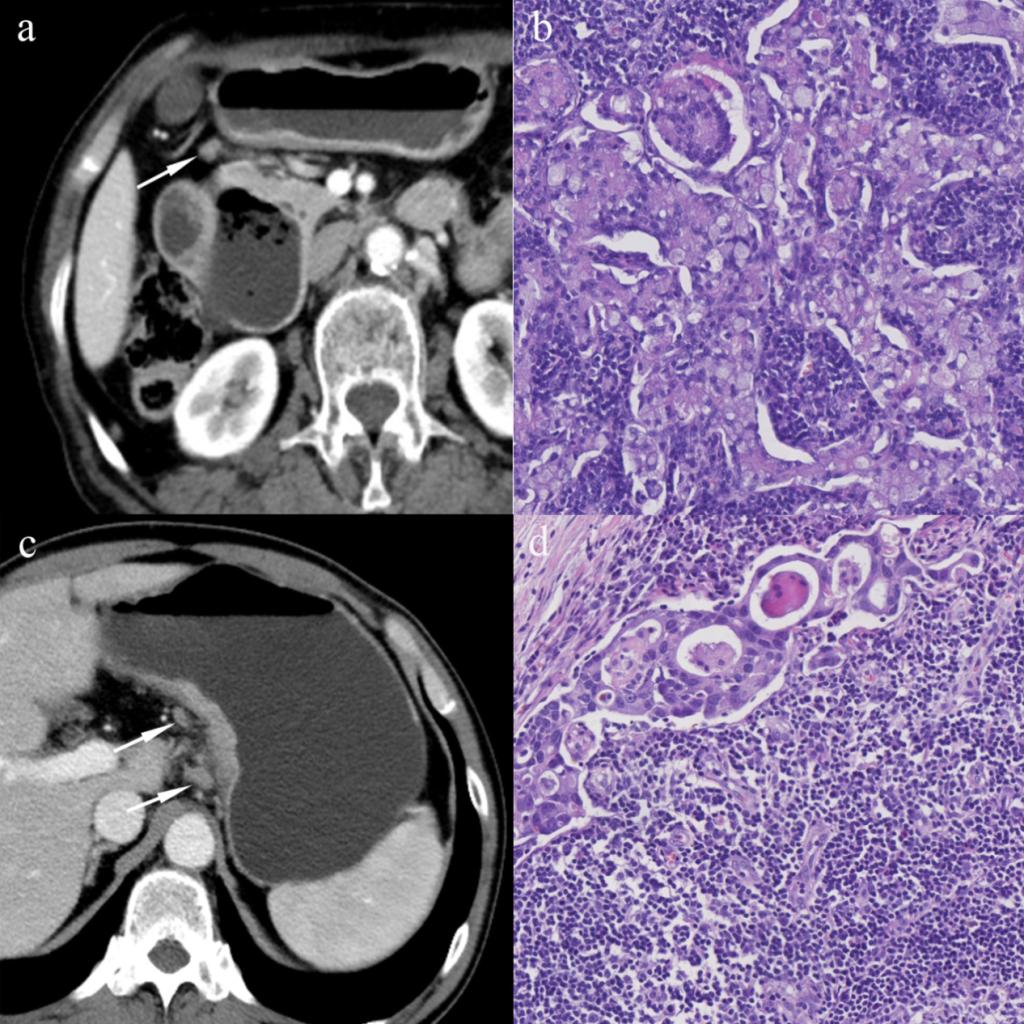
圖1 區(qū)域淋巴結的CT及病理影像
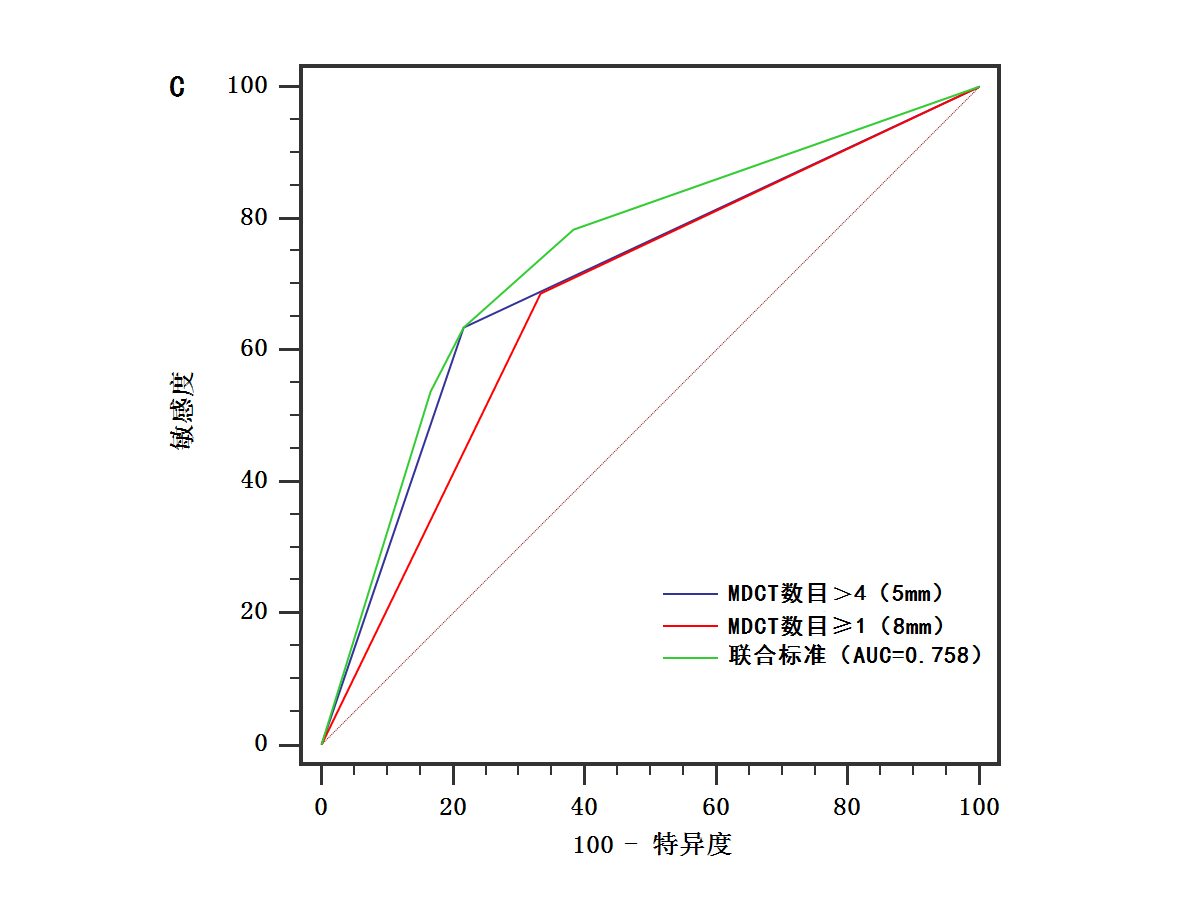
圖2 不同大小標準的MDCT淋巴結數(shù)目以及二者聯(lián)合標準診斷胃癌淋巴結轉移的ROC曲線圖
MDCT 淋巴結數(shù)目對胃腺癌切除術后的總體生存的影響依據(jù)計數(shù)標準及 TNM分期不同而不同。對于 T1-2 的胃癌患者,預后的評估更應警惕 8mm 以上的 MDCT淋巴結數(shù)目���。而對于相對進展期的 T3-4, N+, 與 III 期的胃癌患者�����,推薦較小的大���。5mm)作為標準以 MDCT 淋巴結數(shù)目對胃癌患者進行預后評估�����。
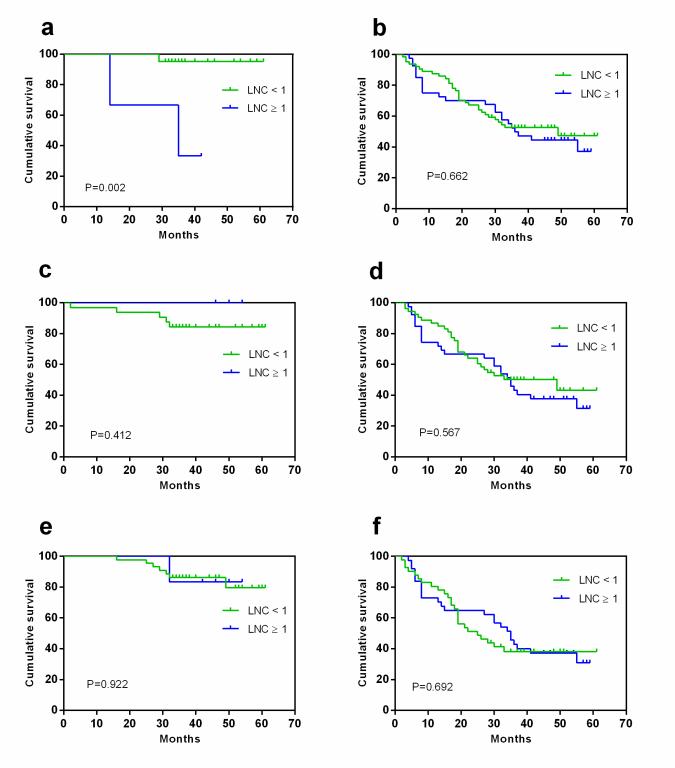
圖3 依據(jù)于TNM分期�����,MDCT淋巴結數(shù)目對胃癌總體生存的影響(8mm為閾值)
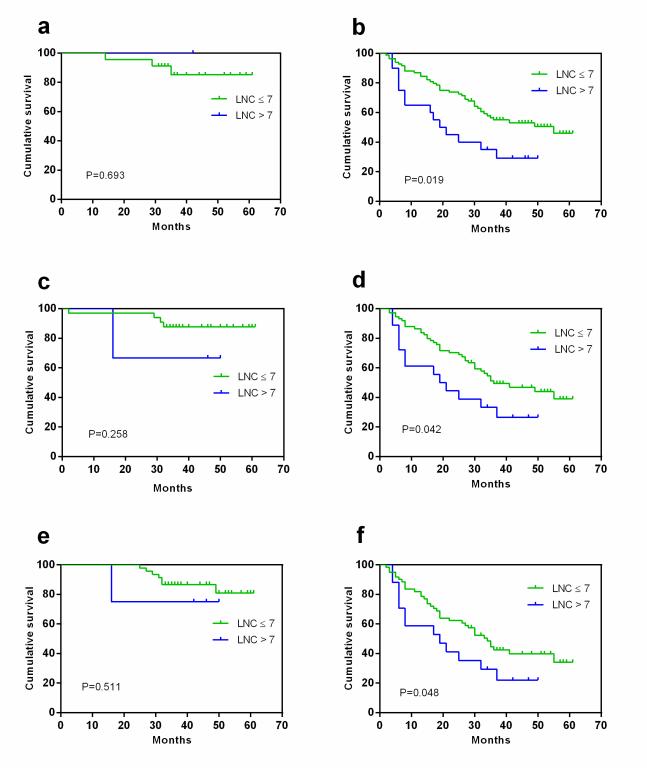
圖4 依據(jù)TNM分期���,MDCT淋巴結數(shù)目對胃癌患者總體生存的影響(5mm為閾值)
基于MDCT影像組學特征的模型對于預測胃癌淋巴結轉移具有較高的準確度�����,可為胃癌的個體化診治提供基礎信息���,有助于提高對臨床決策的信心。此外�����,基于影像組學的模型還具有對胃癌患者預后分層的潛力�����。
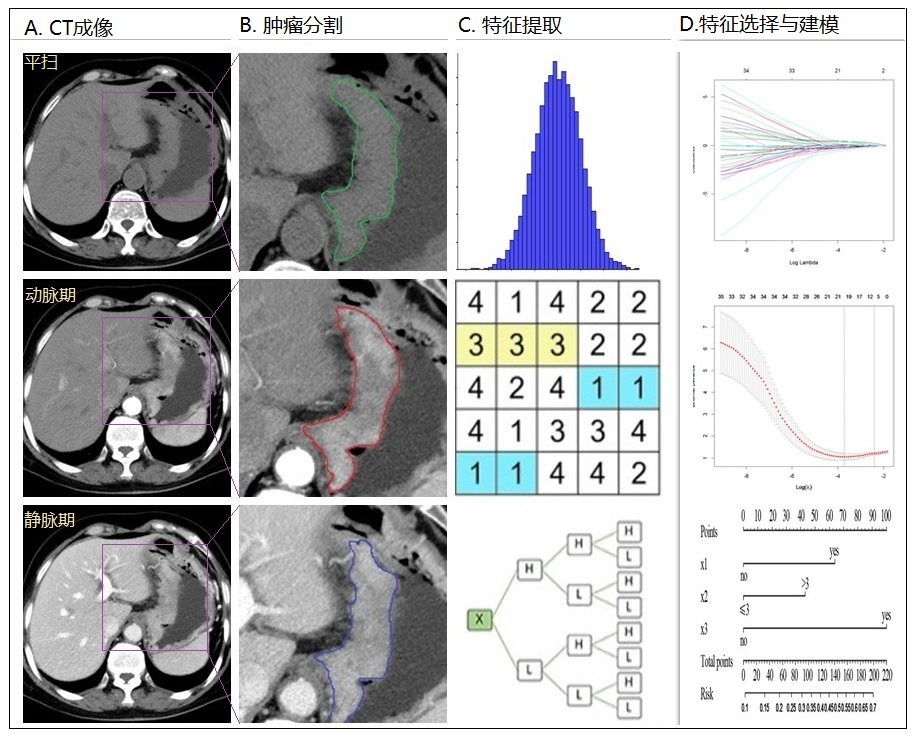
圖5 基于影像組學建立模型的流程圖
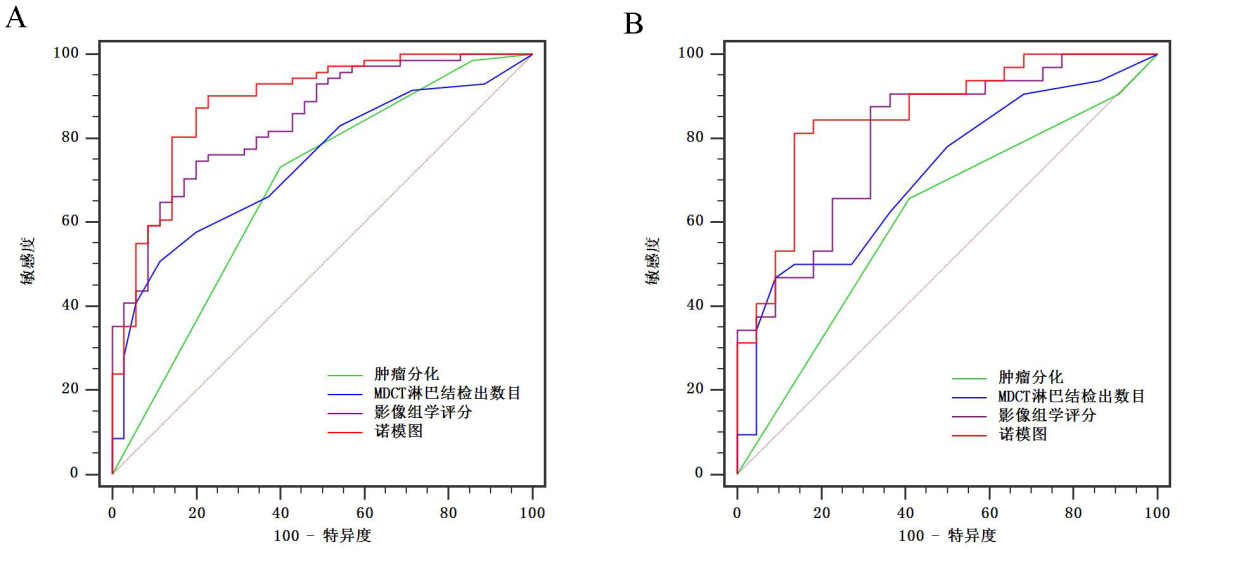
圖6 (A)訓練隊列和 (B)驗證隊列中基于影像組學的諾模圖及各指標單獨預測胃癌淋巴結轉移的ROC曲線比較
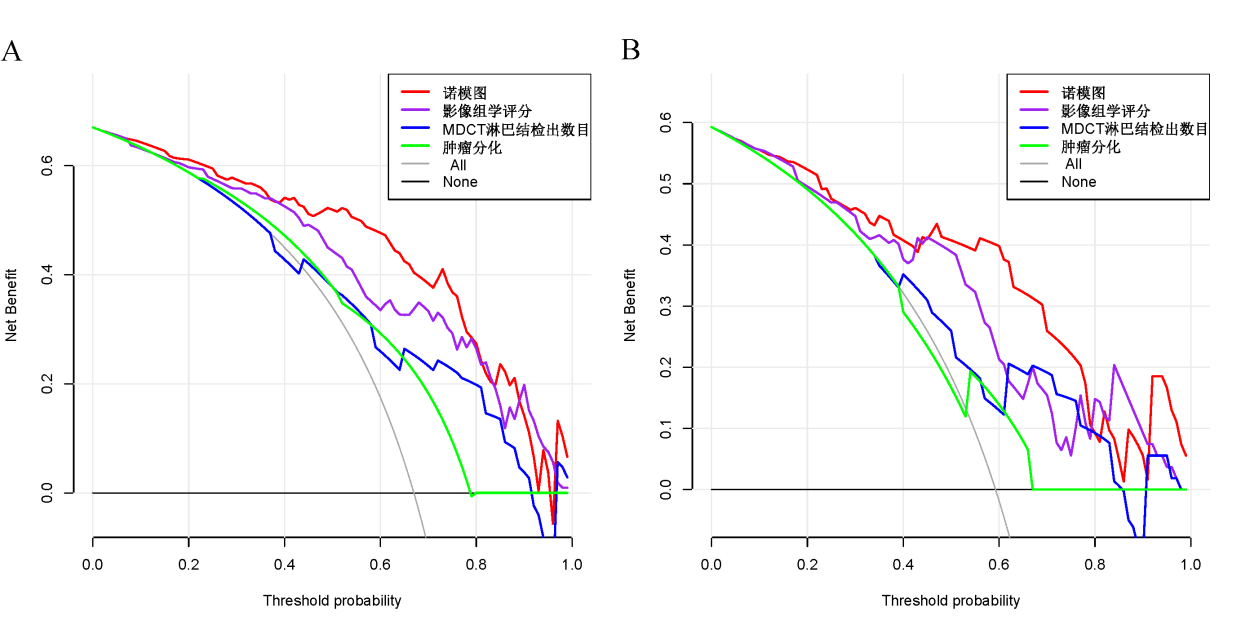
圖7 (A)訓練隊列和(B)驗證隊列四種模型的決策曲線分析
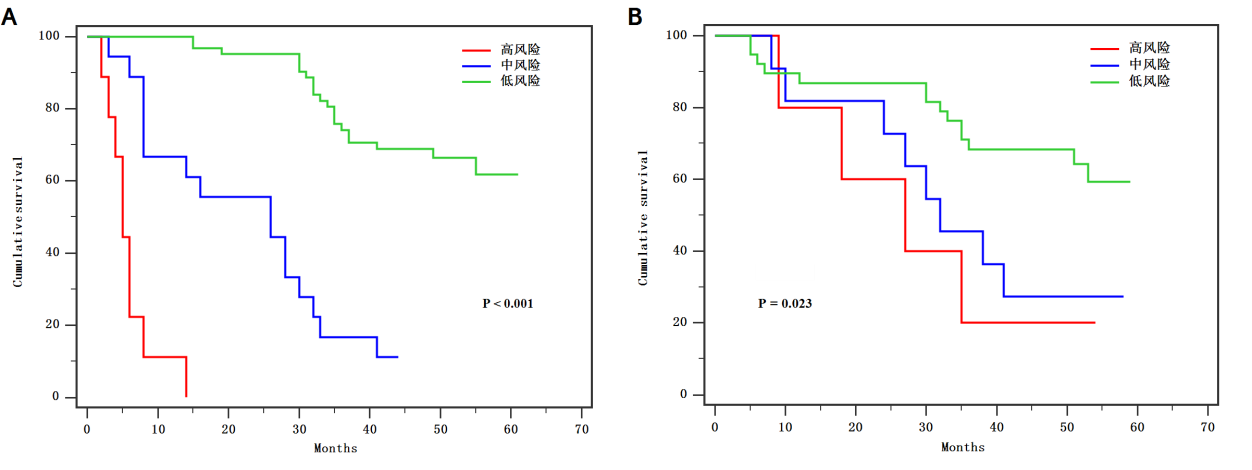
圖8 (A)訓練隊列和(B)驗證隊列依據(jù)諾模圖分層的胃癌患者的總體生存曲線
c7c7.app王峻教授課題組在胃癌的影像診斷領域發(fā)表了論文����,“A Pilot Study of Prognostic Value of Metastatic Lymph Node Count and Size in Patients with Different Stages of Gastric Carcinoma”, Cancer Management and Research(2022)����。博士生高勇為論文的第一作者;王峻教授為通訊作者���。